- Serce Dziecka
- Wszystko o sercu
- Wady serca
- Przełożenie dużych naczyń
Przełożenie dużych naczyń
TGA
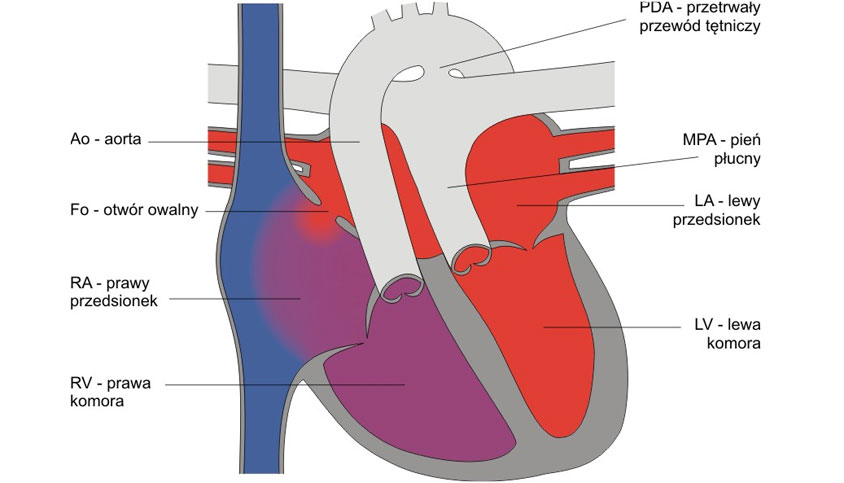
Na czym polega wada
Przełożenie dużych naczyń (przełożenie wielkich pni tętniczych, przełożenie dużych tętnic; transposition of the great arteries – TGA) to nieprawidłowe połączenie komór serca i wychodzących z serca dużych naczyń, polegające na odejściu aorty z prawej komory, a pnia płucnego – z lewej komory serca. Wada ta stanowi 5–9% wrodzonych wad serca.
Przedsionki serca są najczęściej położone prawidłowo, a połączenia przedsionkowo-komorowe zgodne. W nielicznych przypadkach wady nieprawidłowe są jednocześnie połączenia przedsionkowo-komorowe i komorowo-naczyniowe. Jest to tzw. skorygowane przełożenie dużych naczyń.
Anomalia położenia dużych naczyń względem siebie oraz względem komór serca jest przyczyną częstego występowania nieprawidłowego odejścia i przebiegu naczyń wieńcowych. U około połowy dzieci przełożenie dużych naczyń współistnieje z ubytkiem w przegrodzie międzykomorowej. Jest to najczęściej mały ubytek, tylko w 25% przypadków istotny hemodynamicznie, zlokalizowany w części okołobłoniastej przegrody międzykomorowej. W pozostałych przypadkach przełożeniu dużych naczyń towarzyszy jedynie różnej wielkości drożny otwór owalny i przetrwały przewód tętniczy (tzw. proste przełożenie dużych tętnic).
Zwężenie drogi wypływu z lewej komory stwierdza się u około 10% pacjentów z prostym przełożeniem dużych naczyń. Zwężenie to ma najczęściej charakter dynamiczny, w związku z przemieszczeniem przegrody międzykomorowej spowodowanym ciśnieniem wyższym w prawej niż w lewej komorze serca. U dzieci ze współistniejącym ubytkiem w przegrodzie międzykomorowej częściej stwierdza się anatomiczne lub mieszane – anatomiczno-dynamiczne zwężenie drogi wypływu z lewej komory serca. W około 5% wadzie towarzyszy zwężenie cieśni aorty, niedorozwój lub przerwanie łuku aorty.
W przełożeniu dużych naczyń pień płucny odchodzi z lewej komory serca, kierując utlenowaną krew z żył płucnych ponownie do płuc. Krew żylna z prawego przedsionka poprzez prawą komorę trafia do aorty i krążenia systemowego. Układy krążenia płucny i systemowy są rozdzielone, co powoduje dramatyczne niedotlenienie organizmu. Bez leczenia operacyjnego 30% noworodków z tą wadą umiera w pierwszym tygodniu, a 90% do końca pierwszego roku życia.
Podstawowy warunek przeżycia noworodka z przełożeniem dużych naczyń stanowi mieszanie się krwi pomiędzy układem krążenia płucnego i systemowego na poziomie przedsionków, komór serca lub wielkich naczyń. Stopień utlenowania krwi zależy od wielkości i liczby miejsc komunikacji. U noworodków z przełożeniem dużych naczyń przewód tętniczy pozostaje drożny zazwyczaj dłużej niż u zdrowych noworodków, co jest związane z mniejszym utlenowaniem krwi. Przeciek przez przewód tętniczy jest dwukierunkowy: w skurczu utlenowana krew z lewej komory trafia przez przewód tętniczy do aorty zstępującej, a w fazie rozkurczu (w związku z niższym oporem w krążeniu płucnym niż systemowym) krew z aorty płynie do pnia płucnego. Dwukierunkowy przeciek krwi może się odbywać również na poziomie przedsionków.
U noworodków z prostym przełożeniem dużych naczyń z powodu spadku oporu w krążeniu płucnym po urodzeniu praca, jaką wykonuje lewa komora, pompując krew do płuc, jest znacznie mniejsza niż praca komory prawej, pompującej krew do wysokociśnieniowego krążenia systemowego. W ciągu pierwszych 2–3 tygodni życia lewa komora słabo się rozwija i traci możliwość podjęcia skutecznej pracy jako komora systemowa. Duży ubytek międzykomorowy i (lub) zwężenie drogi wypływu z lewej komory zapewniają prawidłowy rozwój lewej komory serca.
Objawy
Dzieci z przełożeniem dużych naczyń zwykle rodzą się o czasie i są dobrze rozwinięte fizycznie. Wkrótce po urodzeniu występuje sinica ośrodkowa, która nie ustępuje po podaniu 100% tlenu. Zamykanie się przewodu tętniczego w ciągu pierwszych 24–48 godzin życia jest przyczyną szybkiego pogorszenia się stanu dziecka. Jeżeli wadzie towarzyszy duży przewód tętniczy lub duży ubytek w przegrodzie międzykomorowej, które umożliwiają znaczne mieszanie się krwi, sinica może być niewielka. Na pierwszy plan wysuwają się wtedy objawy niewydolności krążenia, nasilające się w ciągu pierwszych 2–3 tygodni życia dziecka.
Leczenie
W celu utrzymania drożności przewodu tętniczego u noworodka z podejrzeniem przełożenia dużych naczyń podawana jest prostaglandyna E1 (PGE1). Jeżeli udrożnienie przewodu tętniczego jest niewystarczające dla odpowiedniego mieszania się krwi pomiędzy krążeniem płucnym i systemowym, a niemożliwe jest natychmiastowe przeprowadzenie korekcji wady, wskazane jest wykonanie balonowego poszerzenia komunikacji międzyprzedsionkowej, tzw. zabiegu Rashkinda (dokładny opis zabiegu znajduje się w rozdziale 6).
Postępowaniem z wyboru w leczeniu operacyjnym stanowi obecnie operacja Jatene’a – korekcja anatomiczna, czyli operacja przywracająca prawidłową anatomię serca.

Taką operację przeprowadza się w krążeniu pozaustrojowym i hipotermii głębokiej. W pierwszej fazie operacji podwiązuje się i przecina przewód tętniczy. W fazie drugiej przecina się aortę i pień płucny ponad zastawkami, wycina się ujścia naczyń wieńcowych wraz z płatami ściany aorty, a następnie wszywa je w nacięcia proksymalnego odcinka pnia płucnego. Po przemieszczeniu aorty nad lewą komorę, a pnia płucnego nad prawą komorę serca zespala się aortę z lewą komorą i pień płucny z prawą.
Operacja Jatene’a przeprowadzana jest u noworodków do 3. tygodnia życia.
Ryzyko operacyjne korekcji anatomicznej zwiększają następujące anomalie: wady zastawki tętnicy płucnej, pojedyncza tętnica wieńcowa, śródścienny przebieg tętnicy wieńcowej lub odwrócone ułożenie naczyń wieńcowych. W tych nielicznych przypadkach można rozważyć wykonanie korekcji fizjologicznej, czyli operacji mającej na celu wytworzenie takiej drogi przepływu krwi w sercu, aby krew utlenowana płynęła do krążenia systemowego, a krew żylna do płuc. Do najczęściej stosowanych korekcji fizjologicznych należą operacje sposobem Senninga i Mustarda, przeprowadzane w 3.–4. miesiącu życia.

Jeżeli przełożeniu dużych naczyń towarzyszy duży ubytek w przegrodzie międzykomorowej i zwężenie drogi wypływu z lewej komory, wykonywana jest operacja Rastelliego.

Polega ona na zamknięciu ubytku międzykomorowego dużą łatą kierującą krew z lewej komory do ujścia aortalnego. Odcinek bliższy pnia płucnego jest zamykany, a odcinek dalszy łączony z otworem w ścianie prawej komory za pomocą naczynia sztucznego lub biologicznego przeszczepu.
Powikłania
Do najczęściej występujących powikłań we wczesnym okresie pooperacyjnym po korekcji anatomicznej należą: zespół małego rzutu serca, krwawienie i zawał serca. Śmiertelność pooperacyjna wynosi 3–5%. W okresie odległym u 5–30% dzieci po korekcji anatomicznej rozwija się zwężenie pnia płucnego. Może ono występować na poziomie zespolenia naczyniowego, na poziomie pierścienia zastawki tętnicy płucnej, w miejscu rozgałęzienia lub tuż za rozgałęzieniem pnia. Nadzastawkowe zwężenie aorty – obecnie rzadkie powikłanie – występuje u 5% dzieci, a jedynie u około 2% wymaga interwencji chirurgicznej.
Śmiertelność pooperacyjna po korekcji fizjologicznej (operacji Senninga lub Mustarda) wynosi 1,5–4%. Najczęściej przyczyną zgonu jest krwawienie pooperacyjne, mały rzut serca i ciężkie zaburzenia rytmu serca. W okresie odległym obserwowano powikłania w postaci zwężeń napływów żylnych, zaburzeń rytmu serca lub niewydolności prawej komory serca. Częstość występowania zaburzeń rytmu wynosi 13–100% i zwiększa się wraz z długością okresu obserwacji pacjentów.
Najczęstsze powikłania po operacji Rastelliego to mały rzut serca i zaburzenia rytmu. Wczesna śmiertelność wynosi około 3%. Powikłanie odlegle, pojawiające się wraz ze wzrostem dziecka stanowi zwężenie połączenia pomiędzy prawą komorą a tętnicą płucną. U około 20% pacjentów po operacji Rastelliego zwężenie to wymaga chirurgicznego poszerzenia.


