- Serce Dziecka
- Wszystko o sercu
- Wady serca
- Serce jednokomorowe
Serce jednokomorowe
SV
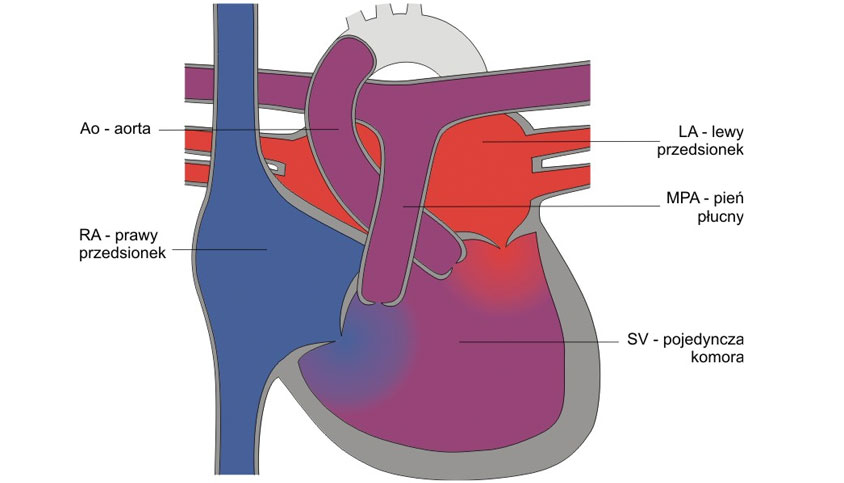
Na czym polega wada
Pojęcie „serce jednokomorowe” (pojedyncza komora, single ventricle – SV) obejmuje wady serca, w których dwie zastawki przedsionkowo-komorowe lub pojedyncza wspólna zastawka przedsionkowo-komorowa otwierają się do jednej komory.
W praktyce klinicznej często używany termin „czynnościowo pojedyncza komora" oznacza wadę, w której bez względu na rodzaj połączenia przedsionkowo-komorowego jedna komora ma charakter szczątkowy lub wykazuje cechy znacznego stopnia niedorozwoju (niemożliwa jest korekcja dwukomorowa).
Można wymienić następujące najczęstsze postacie serca jednokomorowego: zespół niedorozwoju lewego serca, zarośnięcie zastawki trójdzielnej, dwunapływowa lewa komora, dwunapływowa prawa komora, niezrównoważona postać wspólnego kanału przedsionkowo-komorowego, zarośnięcie zastawki tętnicy płucnej z ciągłą przegrodą międzykomorową, zarośnięcie zastawki dwudzielnej oraz odejście obu dużych naczyń z prawej komory. Wady o typie pojedynczej komory stanowią około 7–8 % wrodzonych wad serca.
Podstawowe znaczenie dla prawidłowego kształtowania się komory w okresie rozwoju płodowego ma odpowiednie napełnianie komory przez zastawkę przedsionkowo-komorową i opróżnianie z krwi przez zastawkę naczynia tętniczego. Upośledzenie jednego z tych dwóch mechanizmów prowadzi do niedorozwoju komory.
Podstawą klasyfikacji serca jednokomorowego jest budowa anatomiczna pojedynczej komory – wyróżnia się pojedynczą komorę o budowie lewej komory (70–75%), pojedynczą komorę o budowie prawej komory (25–30%) oraz pojedynczą komorę o budowie niezróżnicowanej.
Współistnienie dodatkowych wad układu krążenia to cecha charakterystyczna serca jednokomorowego. Zwężenie tętnicy płucnej występuje w około 45% przypadków pojedynczej lewej komory i w ponad 80% przypadków pojedynczej prawej komory lub postaci niezróżnicowanej. Często występują także następujące wady towarzyszące: ubytek w przegrodzie międzyprzedsionkowej, przetrwały przewód tętniczy, zwężenie cieśni aorty, niedorozwój lub przerwanie łuku aorty, kanał przedsionkowo-komorowy, nieprawidłowy spływ żył płucnych oraz podzastawkowe zwężenie aorty.
U około 10% dzieci z sercem jednokomorowym występują nieprawidłowości w ułożeniu narządów wewnętrznych i przebiegu wielkich naczyń, polegające na ich odwrotnym (situs inversus) lub dwuznacznym położeniu względem długiej osi ciała (situs ambiguus).
W zespole heterotaksji (heterotaxy syndrome) pojedyncza komora wykazuje najczęściej cechy prawej komory. W ponad 90% przypadków występuje wspólny kanał przedsionkowo-komorowy – ze wspólnym przedsionkiem, nieprawidłowym spływem żył płucnych i obustronną żyłą główną górną. W wariancie z dodatkowymi śledzionami (polysplenia) nie występuje podprzeponowy odcinek żyły głównej dolnej, a żyły wątrobowe uchodzą osobnym ujściem do wspólnego przedsionka.
Stan dziecka z pojedynczą komorą w pierwszych tygodniach życia uzależniony jest od występowania i nasilenia poszczególnych elementów wady: zwężenia w drodze wypływu krwi do aorty lub tętnicy płucnej, występowania utrudnionego spływu krwi z żył płucnych lub jego braku, istotnej niedomykalności zastawek przedsionkowo-komorowych lub tętniczych, nieprawidłowości w rozwoju naczyń płucnych, wielkości połączenia na poziomie przedsionków przy zarośnięciu jednej z zastawek przedsionkowo-komorowych oraz drożności przewodu tętniczego. Decydujące znaczenie dla przeżycia dziecka w okresie przedoperacyjnym ma utrzymanie równowagi przepływów przez krążenie płucne i systemowe.
Objawy
Jako pierwszy objaw wady najczęściej stwierdza się sinicę. U dzieci bez zwężenia tętnicy płucnej lub z umiarkowanym zwężeniem sinica ma charakter śladowy; wynika to z dużego przepływu płucnego i swobodnego mieszania się krwi utlenowanej i nieutlenowanej na poziomie przedsionków, komór lub dużych naczyń (przez przewód tętniczy). W przypadku znacznego zwężenia tętnicy płucnej lub zarośnięcia zastawki tętnicy płucnej sinica zwykle pojawia się w pierwszych godzinach po urodzeniu i stopniowo się nasila w związku z zamykaniem się przewodu tętniczego.
W przypadku braku zwężenia tętnicy płucnej obniżanie się oporu płucnego w pierwszych tygodniach życia prowadzi do zwiększania się przepływu płucnego, nadmiernego obciążenia objętościowego pojedynczej komory i szybkiego rozwoju niewydolności krążenia (powiększenie wątroby, duszność, tachykardia, brak przyrostu masy ciała).
W przypadku zwężenia w drodze wypływu krwi do aorty często występuje niedorozwój łuku aorty lub zwężenie cieśni aorty. W następstwie zamykania się przewodu tętniczego rozwija się wówczas zespół małego rzutu systemowego (przyspieszona czynność serca, kwasica metaboliczna, skąpomocz lub bezmocz i niskie ciśnienie tętnicze).
Leczenie
Na wyniki leczenia w zasadniczy sposób wpływają właściwe rozpoznanie typu wady oraz ustalenie planu wieloetapowego postępowania operacyjnego w pierwszych dniach lub tygodniach życia dziecka.
Końcowy etap leczenia chirurgicznego serca jednokomorowego stanowi obecnie operacja sposobem Fontana, wykonywana w celu uzyskania prawidłowego utlenowania krwi oraz obciążenia pojedynczej komory. Cele te można osiągnąć dzięki całkowitemu oddzieleniu krążenia płucnego od systemowego poprzez bezpośrednie skierowanie krwi żylnej do tętnic płucnych i wykorzystaniu jedynej komory jako komory pompującej krew do krążenia dużego (systemowego).
Najważniejszym warunkiem powodzenia operacji Fontana jest niski opór naczyniowy w krążeniu płucnym. Opór płucny u noworodka jest wysoki, ale w ciągu pierwszych miesięcy życia ulega zmniejszeniu, osiągając około 6. miesiąca wartości cechujące osoby dorosłe. Zazwyczaj w celu przygotowania krążenia płucnego dziecka z sercem jednokomorowym do operacji Fontana przeprowadza się operację wstępną (paliatywną).
W wadach o typie pojedynczej komory bez zwężenia tętnicy płucnej i prawidłowej drodze wypływu krwi do aorty obniżanie się oporu płucnego w pierwszych miesiącach życia prowadzi do nadmiernego przepływu płucnego. Krew pod ciśnieniem systemowym tłoczona jest przez pojedynczą komorę do płuc, co w krótkim czasie doprowadza do nieodwracalnych zmian w naczyniach płucnych. Aby zapobiec utrwaleniu się nadciśnienia płucnego, wykonuje się operacyjne zwężenie pnia płucnego opaską z tworzywa sztucznego, tzw. banding.

W postaciach serca jednokomorowego ze zmniejszonym przepływem płucnym konieczne jest operacyjne zwiększenie napływu krwi do płuc nie tylko w celu poprawy utlenowania, ale również w celu stymulacji rozwoju naczyń płucnych. Wykonuje się tzw. zmodyfikowane zespolenie sposobem Blalocka i Taussig, polegające na połączeniu tętnicy podobojczykowej z odpowiadającą jej tętnicą płucną za pomocą sztucznego naczynia (politetrafluoroetylen).

W grupie pacjentów ze zwężeniem w drodze wypływu krwi do krążenia systemowego rodzaj postępowania należy uzależnić od rodzaju i lokalizacji zwężenia. Zwężenie cieśni aorty oraz niedorozwój lub przerwanie łuku aorty wymagają odtworzenia ciągłości aorty, z jednoczesnym ograniczeniem napływu krwi do krążenia płucnego (banding). Podzastawkowe zwężenie drogi wypływu krwi do aorty spowodowane jest najczęściej przerostem i przemieszczeniem fragmentu przegrody międzykomorowej. Występuje również w sytuacji połączenia aorty ze szczątkową komorą, do której dopływ odbywa się przez zbyt mały ubytek w przegrodzie międzykomorowej. Ponieważ powiększenie ubytku międzykomorowego poprzez wycięcie fragmentu przegrody obarczone jest dużym ryzykiem uszkodzenia układu przewodzącego, u takich dzieci wykonuje się modyfikację operacji Damusa, Kaye’a i Stansla. Operacja ta polega na połączeniu bliższego odcinka pnia płucnego z aortą wstępującą („koniec do boku”) i wykonaniu zespolenia systemowo-płucnego sposobem Blalocka i Taussig.
U dzieci z zespołem niedorozwoju lewego serca stosuje się operację Norwooda (opis – patrz HLHS).
Podstawowy element układu krążenia w przypadku wady serca o typie pojedynczej komory to mieszanie się spływów krwi z żył systemowych i płucnych. W pewnych sytuacjach, np. w przypadku zarośnięcia jednej z zastawek przedsionkowo komorowych i ciągłej przegrody międzyprzedsionkowej lub zbyt małego restrukcyjnego ubytku przegrody międzyprzedsionkowej, konieczne jest wytworzenie odpowiedniej komunikacji na poziomie przedsionków za pomocą cewnikowania serca (atrioseptostomia balonowa metodą Rashkinda) lub operacyjnie (częściowe wycięcie przegrody międzyprzedsionkowej – septectomia).
W postaciach serca jednokomorowego z umiarkowanym zwężeniem tętnicy płucnej, bez zwężenia w drodze wypływu krwi do aorty (zwężenie tętnicy płucnej jest w tym wypadku czynnikiem zabezpieczającym przed rozwojem nadciśnienia płucnego), nie jest konieczne wstępne leczenie operacyjne i pacjenci bez innych wad towarzyszących mogą być operowani sposobem Fontana w wieku 4–6 miesięcy.
Operacja Fontana polega na skierowaniu krwi z żył systemowych do krążenia płucnego z pominięciem komory. W większości ośrodków kardiochirurgicznych operacja Fontana wykonywana jest obecnie dwuetapowo. W wieku 4–6 miesięcy przeprowadza się operację hemi-Fontana, polegającą na zespoleniu pnia płucnego i prawej tętnicy płucnej z żyłą główną oraz górną częścią prawego przedsionka. Miejsce zespolenia oddziela się od reszty przedsionka poprzeczną łatą.

Pod koniec drugiego roku życia usuwa się łatę przedzielającą przedsionek i wszywa inną, tunelową łatę, którą spływ z żyły głównej dolnej dołącza się do krążenia płucnego.

Obie operacje przeprowadza się w krążeniu pozaustrojowym i hipotermii.
Alternatywą dla operacji hemi-Fontana jest dwukierunkowe zespolenie Glenna, polegające na zespoleniu żyły głównej górnej z odpowiednią gałęzią tętnicy płucnej „koniec do boku”.

Operacja hemi-Fontana jest z pewnością korzystniejsza ze względu na możliwość plastyki tętnic płucnych, plastyki zastawki trójdzielnej czy też powiększenia komunikacji międzyprzedsionkowej. Niewątpliwą dodatkową zaletą tej opcji jest również ułatwienie i skrócenie ostatniego etapu leczenia – operacji Fontany.
W niektórych postaciach serca jednokomorowego (zespół heterotaksji, nieprawidłowości ujścia żył płucnych i systemowych, zwężenie lub zarośnięcie lewostronnej zastawki przedsionkowo-komorowej, wspólna zastawka przedsionkowo-komorowa) zastosowanie tunelowej łaty wewnątrzprzedsionkowej wiąże się jednak z dużym ryzykiem zwężenia drogi napływu krwi z żył płucnych lub systemowych i upośledzenia napełniania krwią pojedynczej komory. Wówczas wykonuje się dwukierunkowe zespolenie Glenna, a nastepnie zewnątrzsercowe zespolenie, łączące żyłę główną dolną z układem tętnicy płucnej poza przedsionkiem .

Główną zaletą tych operacji jest brak konieczności stosowania krążenia pozaustrojowego.
Powikłania
Wśród najczęściej występujących wczesnych powikłań po operacji Fontana należy wymienić przesięki do jam opłucnowych, worka osierdziowego i jamy otrzewnowej oraz zaburzenia rytmu. Przesięki do jam surowiczych ciała występują u około 20–50% pacjentów; prawdopodobnie są związane z podwyższeniem ośrodkowego ciśnienia żylnego po operacji Fontana.
W pierwszym roku po operacji Fontana u około 15% pacjentów występują: nadkomorowe zaburzenia rytmu o charakterze napadowych częstoskurczów, migotania i trzepotania przedsionków oraz rytm węzłowy. Główne przyczyny zaburzeń rytmu lub trwałej utraty rytmu zatokowego po tej operacji stanowią: podwyższenie ośrodkowego ciśnienia żylnego powodujące poszerzenie i przerost przedsionka, długie linie cięć i szycia w obrębie przedsionków oraz zespolenia w pobliżu węzła zatokowo-przedsionkowego.
Do najczęstszych powikłań odległych zalicza się: zespół utraty białka (enteropatia wysiękowa), utratę rytmu zatokowego i narastającą sinicę. Podłożem rozwoju enteropatii wysiękowej jest podwyższone ośrodkowe ciśnienie żylne i związany z tym obrzęk ściany jelita, co w niektórych przypadkach prowadzi również do zespołu upośledzonego wchłaniania.
W odległych obserwacjach klinicznych, sięgających kilkunastu, a nawet kilkudziesięciu lat po operacji Fontana, u części pacjentów stwierdza się objawy narastającej sinicy z pogorszeniem tolerancji wysiłku. Badania angiograficzne przeprowadzane w odstępach kilkuletnich wykazują stopniowe narastanie oporu płucnego i postępujący rozwój przetok tętniczo-żylnych w płucach. Uważa się, że główną przyczynę tych zmian stanowi postępujące uszkodzenie śródbłonka naczyń płucnych związane z biernym napływem krwi do płuc.

