- Serce Dziecka
- Wszystko o sercu
- Wady serca
- Zarośnięcie zastawki pnia płucnego z ciągłą przegrodą międzykomorową
Zarośnięcie zastawki pnia płucnego z ciągłą przegrodą międzykomorową
PA/IVS
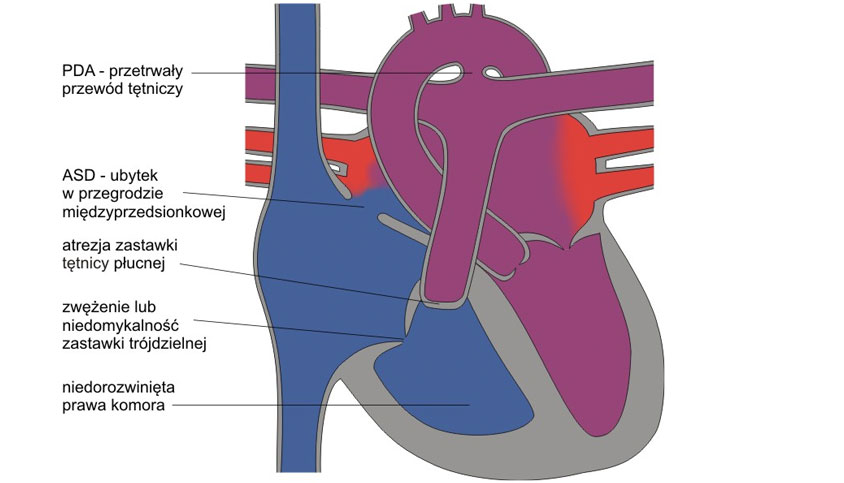
Na czym polega wada
Termin zarośnięcie zastawki pnia płucnego z ciągłą przegrodą międzykomorową (pulmonary atresia with intact ventricular septum – PA/IVS) obejmuje złożone wady serca, w których w przypadku braku ubytku przegrody międzykomorowej niedrożność zastawki tętnicy płucnej współwystępuje ze zgodnym połączeniem przedsionkowo-komorowym i komorowo-tętniczym.
Nieprawidłowość ta występuje rzadko – stanowi około 1% wrodzonych wad serca.
Niedrożna zastawka ma kształt przepony lub przybiera postać wgłębienia u podstawy pnia płucnego. Pień płucny i tętnice płucne są zwykle prawidłowo rozwinięte. Prawa komora najczęściej jest niedorozwinięta, natomiast zastawka trójdzielna zniekształcona – zwężona lub niedomykalna, często z deformacją płatków charakterystyczną dla zespołu Ebsteina. Jeżeli w prawej komorze nie ma części wypływowej (stożka), wówczas pierścień zastawki tętnicy płucnej jest niedorozwinięty, a pień płucny wąski. We wszystkich przypadkach współistnieje drożny przewód tętniczy i ubytek przegrody międzyprzedsionkowej.
Charakterystyczną cechę wady stanowią nieprawidłowości tętnic wieńcowych – zwężenia oraz przetoki do światła prawej komory.
Brak przepływu przez zastawkę tętnicy płucnej powoduje wzrost ciśnienia w prawej komorze i przerost ściany komory. Ciśnienie w prawej komorze może osiągać wartości wyższe niż w krążeniu systemowym (suprasystemowe) i staje się przyczyną niedomykalności zastawki trójdzielnej. Konsekwencją wzrostu ciśnienia w prawym przedsionku jest prawo-lewy przeciek przez ubytek przegrody międzyprzedsionkowej i zmniejszenie utlenowania krwi w krążeniu systemowym (sinica). Przepływ płucny zapewnia drożny przewód tętniczy.
Naturalny przebieg wady jest niepomyślny: 25% dzieci umiera w pierwszym tygodniu życia, a 75% do końca pierwszego półrocza życia.
Objawy
Dominującym objawem jest ciężka sinica pojawiająca się w pierwszych dniach życia dziecka. W trakcie badania stwierdza się szmer skurczowy lub skurczowo-rozkurczowy związany z niedomykalnością zastawki trójdzielnej oraz z przepływem przez przewód tętniczy.
Leczenie
O przeżyciu dziecka w okresie przedoperacyjnym decyduje utrzymanie drożności przewodu tętniczego za pomocą ciągłego wlewu prostaglandyny E1 (PGE1).
Wartości 75–85% wysycenia tlenem krwi tętniczej pokrywają zapotrzebowanie tlenowe tkanek. Utlenowanie przekraczające 85% świadczy o nadmiernym przepływie płucnym, który może stanowić przyczynę niewystarczającego przepływu w krążeniu systemowym. Wybór strategii operacyjnej zależy od wielkości prawej komory oraz obszaru mięśnia sercowego zaopatrywanego przez zależne od prawej komory naczynia wieńcowe.
U około połowy dzieci stwierdza się prawą komorę pośredniej wielkości i nieliczne przetoki wieńcowe. W tej grupie w wieku noworodkowym wykonuje się rekonstrukcję drogi wypływu z prawej komory (przezpierścieniowa łata lub komisurotomia, tj. nacięcie spoideł płatków zastawki) oraz zespolenie systemowo-płucne. Z powodu zmniejszonej podatności prawej komory, wywołanej znacznym przerostem ściany, jeszcze przez kilka miesięcy po odbarczeniu (odciążeniu) komora nie tłoczy wystarczającej objętości krwi do krążenia płucnego. Niezależny od przewodu tętniczego przepływ płucny można zapewnić, wykonując zespolenie systemowo-płucne (najczęściej zmodyfikowane zespolenie Blalocka i Taussig).

Przepływ krwi przez odciążoną prawą komorę stymuluje jej wzrost i po kilku miesiącach zespolenie systemowo-płucne oraz ubytek w przegrodzie międzyprzedsionkowej mogą pozostać zamknięte (w czasie cewnikowania serca).
Mała prawa komora i liczne przetoki do krążenia wieńcowego kwalifikują wadę do grupy serca jednokomorowego, a operacje hemi-Fontana i Fontana poprzedza wykonanie w wieku noworodkowym zespolenia systemowo-płucnego (opisy – patrz serce jednokomorowe). Alternatywnie wykonuje się przeszczepienie serca.
Do najmniej licznej grupy należą dzieci z prawidłowo rozwiniętą prawą komorą bez przetok, u których w wieku noworodkowym wykonuje się jedynie rekonstrukcję drogi wypływu z komory.
Powikłania
Do najgroźniejszych powikłań należą objawy niedokrwienia mięśnia sercowego spowodowane nierozpoznanym przed operacją, zależnym od prawej komory krążeniem wieńcowym. Zespół małego rzutu może być również spowodowany nadmiernym przepływem płucnym przez zbyt szerokie zespolenie systemowo-płucne. Zazwyczaj przez kilka miesięcy po operacji utrzymuje się mniejsze niż prawidłowe wysycenie tlenem krwi tętniczej.

